เนื้อหา
Achalasia: ทั้งหมดเกี่ยวกับ achalasia หลอดอาหาร
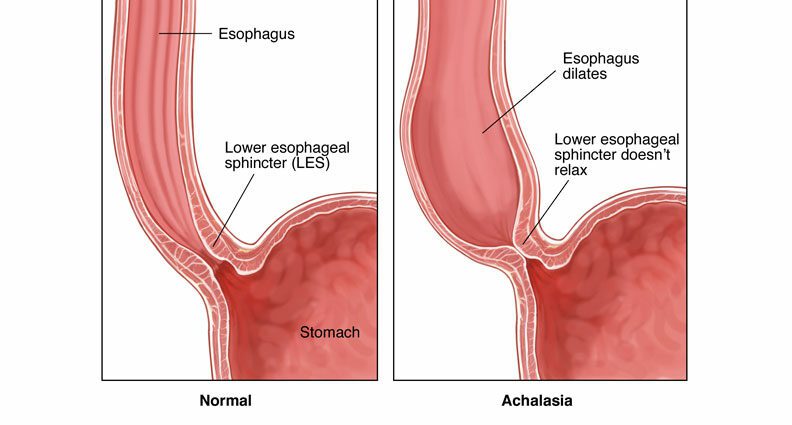
Achalasia เป็นโรคที่เกิดขึ้นเมื่อหลอดอาหารหดตัวหรือผิดปกติ กล้ามเนื้อหูรูดของหลอดอาหารส่วนล่างไม่ผ่อนคลายตามปกติ และความดันขณะพักของกล้ามเนื้อหูรูดหลอดอาหารส่วนล่างจะเพิ่มขึ้น เป้าหมายของการรักษาคือการบรรเทาอาการโดยการขยายกล้ามเนื้อหูรูดหลอดอาหารส่วนล่าง โดยการฉีดสารพิษโบทูลินัม บอลลูน หรือโดยการตัดเส้นใยกล้ามเนื้อของกล้ามเนื้อหูรูด
achalasia คืออะไร?
Achalasia หรือที่เรียกว่า cardiospasm หรือ megaesophagus เป็นความผิดปกติของการเคลื่อนไหวของหลอดอาหารซึ่งมีความรู้สึกไม่สบายเมื่อกลืนกิน เป็นโรคที่พบได้ไม่บ่อย โดยพบได้ 9-10 / 100 คน อาจเกิดขึ้นได้ทุกเพศทุกวัย ทั้งในผู้ชายและผู้หญิง โดยมีความถี่สูงสุดระหว่าง 000 ถึง 30 ปี โดยปกติแล้วจะเริ่มต้นอย่างลับๆ ล่อๆ ระหว่างอายุ 40 ถึง 20 ปี และค่อยๆ พัฒนาไปเป็นเวลาหลายเดือนหรือหลายปี
อะไรคือสาเหตุของ achalasia?
เมื่อกลืนเข้าไป อาหารจะเดินทางสู่กระเพาะอาหารผ่านการหดตัวของกล้ามเนื้อหลอดอาหารเป็นจังหวะที่เรียกว่าการบีบตัวของกล้ามเนื้อ (peristalsis) จากนั้นอาหารจะเข้าสู่กระเพาะอาหารผ่านทางช่องเปิดของกล้ามเนื้อหูรูดหลอดอาหารส่วนล่าง ซึ่งเป็นวงแหวนของกล้ามเนื้อที่ยึดปลายหลอดอาหารส่วนล่างไว้ไม่ให้ไหลย้อนกลับขึ้น เข้าไปในหลอดอาหาร เมื่อคุณกลืน กล้ามเนื้อหูรูดนี้จะคลายตัวตามปกติเพื่อให้อาหารผ่านเข้าไปในกระเพาะอาหารได้
ใน achalasia มักมีความผิดปกติสองอย่าง:
- ไม่มีการหดตัวของหลอดอาหารหรือ aperistalsis เกิดจากการเสื่อมของเส้นประสาทในผนังของหลอดอาหาร;
- และการขาดหรือการเปิดกล้ามเนื้อหูรูดหลอดอาหารส่วนล่างที่ไม่สมบูรณ์
อาการของ achalasia คืออะไร?
อาการหลักของ achalasia คือการกลืนผิดปกติ นี่นำไปสู่:
- กลืนลำบากนั่นคือความรู้สึกของการอุดตันของอาหารเมื่อกลืนหรือผ่านหลอดอาหารซึ่งมีอยู่ใน 90% ของผู้ที่มี achalasia;
- อาการสำรอกโดยเฉพาะอย่างยิ่งในระหว่างการนอนหลับของอาหารหรือของเหลวที่ไม่ได้ย่อยซึ่งหยุดนิ่งในหลอดอาหารมีอยู่ใน 70% ของกรณี
- เจ็บหน้าอกบางครั้ง;
- หากผู้ป่วยสูดดมอาหารเข้าไปในปอด อาจส่งผลให้เกิดอาการไอ การติดเชื้อในทางเดินหายใจ หลอดลมตีบ เช่น การขยายหลอดลม หรือปอดบวมจากการสูดดม
อาการเหล่านี้สามารถคงอยู่ได้นานหลายปี เป็นช่วงๆ และตามอำเภอใจ และเกิดขึ้นกับอาหารแข็งและ/หรือของเหลว พวกเขาสามารถค่อยๆแย่ลงและทำให้น้ำหนักลดลงเล็กน้อยถึงปานกลางหรือแม้กระทั่งภาวะขาดสารอาหาร ภาวะแทรกซ้อนของระบบทางเดินหายใจเป็นเรื่องปกติ โดยมีผลกระทบต่อผู้ป่วย 20 ถึง 40%
วิธีการรักษา achalasia หลอดอาหาร?
การวินิจฉัย achalasia ขึ้นอยู่กับ:
- การสำรวจการส่องกล้อง oespastro-duodenal ซึ่งช่วยให้สังเกตเยื่อบุของหลอดอาหาร
- การตรวจเอ็กซ์เรย์ของหลอดอาหาร โดยที่ผู้ป่วยกลืนกินแบไรท์ ซึ่งเป็นสารทึบแสงเอ็กซ์เรย์ทึบแสง ซึ่งทำให้มองเห็นหลอดอาหารขยายออกซึ่งไม่ว่างเปล่า
- และสุดท้าย manometry ของหลอดอาหารซึ่งทำให้เป็นไปได้ด้วยโพรบเพื่อวัดแรงกดดันตามหลอดอาหารและระดับการผ่อนคลายของกล้ามเนื้อหูรูดส่วนล่างของหลอดอาหาร ในกรณีของ achalasia manometry สังเกตว่าไม่มีการหดตัวของหลอดอาหารเพื่อตอบสนองต่อการกลืนน้ำรวมถึงการขาดกล้ามเนื้อหูรูดของหลอดอาหารส่วนล่างทั้งหมดหรือไม่สมบูรณ์
ไม่มีการรักษาใดที่สามารถแก้ไขการเปลี่ยนแปลงทางพยาธิสรีรวิทยาที่รับผิดชอบต่อ achalasia ได้
การรักษาที่เสนอมีจุดมุ่งหมายเพื่อบรรเทาอาการโดยการลดความดันของกล้ามเนื้อหูรูดส่วนล่างของหลอดอาหาร และปรับปรุงทางเดินของเนื้อหาหลอดอาหารไปยังกระเพาะอาหารผ่านผลกระทบจากแรงโน้มถ่วง:
- การฉีดสารพิษโบทูลินัมเข้าไปในกล้ามเนื้อหูรูดส่วนล่างของหลอดอาหารโดยวิธีส่องกล้องช่วยให้ปล่อยออก การรักษานี้ สามารถต่ออายุได้ทุก ๆ หกถึงสิบสองเดือน โดยส่วนใหญ่พบในผู้ป่วยที่เปราะบางที่สุดที่มีความเสี่ยงในการผ่าตัดสูง
- การขยายด้วยกล้องส่องกล้องหรือการขยายด้วยลม โดยใช้บอลลูนวางที่รอยต่อ esogastric ที่พองตัว และซึ่งช่วยให้ยืดกล้ามเนื้อและส่งเสริมการล้างหลอดอาหาร มีประสิทธิภาพในเกือบ 80 ถึง 85% ของกรณี;
- myotomy ผ่าตัด หรือที่รู้จักกันในชื่อ Heller's ประกอบด้วยการตัดเส้นใยกล้ามเนื้อของกล้ามเนื้อหูรูดหลอดอาหารส่วนล่างโดยการส่องกล้อง ซึ่งเป็นเทคนิคการผ่าตัดที่ช่วยให้เข้าถึงช่องท้องผ่านแผลเล็กๆ การแทรกแซงนี้มีผลมากกว่า 85% ของกรณีโดยทั่วไปเกี่ยวข้องกับการสร้างวาล์วที่ระดับของการเชื่อมต่อ esogastric เพื่อจำกัดความเสี่ยงของการไหลย้อนของ gastroesophageal
- การผ่าตัดส่องกล้องตรวจช่องท้อง (POEM) แบบส่องกล้องในช่องปากครั้งล่าสุดคือการผ่าตัดด้วยการส่องกล้อง เทคนิคนี้มีผล 90% ของกรณีทั้งหมด ประกอบด้วยการสร้างอุโมงค์ในผนังของหลอดอาหารเพื่อเข้าถึงกล้ามเนื้อหูรูดของหลอดอาหารส่วนล่างโดยตรงเพื่อตัด
การรักษาด้วยยาบางชนิดสามารถช่วยผ่อนคลายกล้ามเนื้อหูรูดได้ มีประสิทธิภาพที่จำกัด แต่สามารถยืดเวลาระหว่างการขยายบอลลูนสองครั้งหรือการฉีดโบทูลินัมทอกซินได้ สามารถพิจารณาได้ในผู้ป่วยที่มีข้อห้ามในการผ่าตัดหรือการส่องกล้องขยาย และในกรณีที่การรักษาด้วยโบทูลินัมท็อกซินล้มเหลว ซึ่งรวมถึง:
- ไนเตรต เช่น ไอโซซอร์ไบด์ ไดไนเตรท วางไว้ใต้ลิ้นก่อนอาหาร อาการดีขึ้นใน 53-87% ของกรณี;
- ตัวป้องกันช่องแคลเซียมเช่น nifedipine ยังวางไว้ใต้ลิ้น 30 ถึง 45 นาทีก่อนมื้ออาหาร การปรับปรุงในอาการกลืนลำบากมีรายงานใน 53 ถึง 90% ของกรณี