เนื้อหา
โรคโลหิตจาง hemolytic
คำอธิบายทางการแพทย์
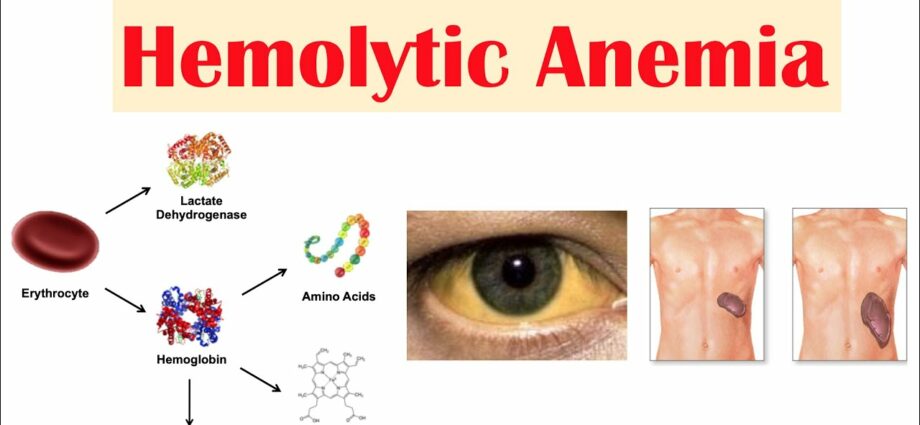
ตามคำนิยามภาวะโลหิตจางเกี่ยวข้องกับการลดลงของเซลล์เม็ดเลือดแดงหรือระดับฮีโมโกลบิน คำว่า "โรคโลหิตจาง hemolytic" หมายความรวมถึงโรคโลหิตจางประเภทต่างๆ ที่เซลล์เม็ดเลือดแดงถูกทำลายก่อนเวลาอันควรในเลือด คำว่า "ภาวะเม็ดเลือดแดงแตก" หมายถึงการทำลายเซลล์เม็ดเลือดแดง (ฮีโม = เลือด การสลาย = การทำลาย)
ไขกระดูกมีกำลังสำรองที่แน่นอน กล่าวคือสามารถเพิ่มการผลิตเซลล์เม็ดเลือดแดงได้ถึงระดับหนึ่งเพื่อชดเชยการทำลายที่เพิ่มขึ้น โดยปกติเซลล์เม็ดเลือดแดงจะหมุนเวียนในหลอดเลือดประมาณ 120 วัน ในตอนท้ายของชีวิต พวกเขาถูกทำลายโดยม้ามและตับ (ดูเอกสารโรคโลหิตจาง - ภาพรวม) การทำลายเซลล์เม็ดเลือดแดงอย่างเร่งด่วนเป็นตัวกระตุ้นสำคัญในการผลิตเซลล์เม็ดเลือดแดงใหม่ ซึ่งเป็นสื่อกลางโดยฮอร์โมนที่ผลิตโดยไต erythropoietin (EPO) ในบางกรณี ไขกระดูกสามารถผลิตเซลล์เม็ดเลือดแดงได้มากเท่ากับปริมาณที่ถูกทำลายอย่างผิดปกติ ระดับฮีโมโกลบินจึงไม่ลดลง เรากำลังพูดถึงการชดเชยภาวะเม็ดเลือดแดงแตกโดยไม่มีโรคโลหิตจาง นี่เป็นสิ่งสำคัญเพราะมีปัจจัยบางอย่างที่อาจทำให้สถานการณ์สลายไปเป็นปัจจัยที่จะขัดขวางการผลิต EPO เช่น การตั้งครรภ์ ไตวาย การขาดกรดโฟลิก หรือการติดเชื้อเฉียบพลัน
เกี่ยวข้องทั่วโลก
โดยทั่วไปแล้วภาวะโลหิตจางจากเม็ดเลือดแดงจะจำแนกตามว่าเกิดจากเซลล์เม็ดเลือดแดงซึ่งผิดปกติ (ภายในร่างกาย) หรือปัจจัยภายนอกเซลล์เม็ดเลือดแดง ( extracorpuscular) นอกจากนี้ยังมีความแตกต่างระหว่างโรคโลหิตจางทางพันธุกรรมและโรคโลหิตจางที่ได้มา
สาเหตุทางพันธุกรรมและภายในร่างกาย
- Hemoglobinopathies (เช่นโรคโลหิตจางเซลล์เคียว ฯลฯ )
- เอนไซม์ (เช่น การขาด G6-PD)
- ความผิดปกติของเยื่อหุ้มเซลล์และโครงร่างเซลล์ (เช่น เซลล์เม็ดเลือดแดงที่มีมาแต่กำเนิด)
กรรมพันธุ์และสาเหตุภายนอกร่างกาย
- กลุ่มอาการ hemolytic-uremic ในครอบครัว (ผิดปรกติ)
ที่ได้มาและสาเหตุภายในร่างกาย
- Paroxysmal ออกหากินเวลากลางคืน hemoglobinuria
ที่ได้มาและสาเหตุภายนอกร่างกาย
- การทำลายทางกล (microangiopathy)
- สารพิษ
- ยา
- การติดเชื้อ
- ภูมิคุ้มกันวิทยา
เรามาพูดถึงตัวอย่างกัน เนื่องจากเป็นไปไม่ได้ที่จะอธิบายตัวอย่างทั้งหมดในบริบทของเอกสารนี้
โรคโลหิตจาง hemolytic ทางภูมิคุ้มกัน:
ปฏิกิริยาแพ้ภูมิตัวเอง ในกรณีนี้ ด้วยเหตุผลหลายประการ ร่างกายจึงผลิตแอนติบอดีต่อเซลล์เม็ดเลือดแดงของตัวเอง สิ่งเหล่านี้เรียกว่า autoantibodies มีสองประเภท: ผู้ที่มี autoantibodies ร้อนและ autoantibodies เย็น ขึ้นอยู่กับว่าอุณหภูมิที่เหมาะสมสำหรับกิจกรรมของแอนติบอดีคือ 37 ° C หรือ 4 ° C ความแตกต่างนี้มีความสำคัญเนื่องจากการรักษาแตกต่างกันไปในแต่ละรูปแบบ
– Hot autoantibodies: ส่วนใหญ่ส่งผลกระทบต่อผู้ใหญ่และทำให้เกิดโรคโลหิตจาง hemolytic เรื้อรังและบางครั้งรุนแรง พวกเขาเป็นตัวแทนของ 80% ของ autoimmune hemolytic anemias ในครึ่งหนึ่งของกรณี พวกเขาสามารถถูกกระตุ้นโดยยาบางชนิด (alpha-methyldopa, L-dopa) หรือโรคบางชนิด (เนื้องอกในรังไข่, โรคต่อมน้ำเหลือง ฯลฯ) สิ่งนี้เรียกว่าโรคโลหิตจาง hemolytic autoimmune "ทุติยภูมิ" เนื่องจากเกิดขึ้นจากโรคอื่น
– Cold auto-antibodies: เกี่ยวข้องกับตอนเฉียบพลันของการทำลายเซลล์เม็ดเลือดแดงที่เกิดจากความเย็น ใน 30% ของกรณี เรากำลังเผชิญกับปฏิกิริยาภูมิต้านตนเองทุติยภูมิ ซึ่งสามารถอธิบายได้โดยการติดเชื้อไวรัสหรือมัยโคพลาสมา ซึ่งเป็นจุลินทรีย์ระดับกลางระหว่างไวรัสและแบคทีเรีย
ปฏิกิริยาภูมิคุ้มกัน ในกรณีของภาวะเม็ดเลือดแดงแตกของยา immunoallergic (ไม่ใช่ภูมิต้านทานผิดปกติ) แอนติบอดีจะไม่โจมตีเซลล์เม็ดเลือดแดง แต่ยาบางชนิด: เพนิซิลลิน, เซฟาโลติน, เซฟาโลสปอริน, ไรแฟมพิซิน, ฟีนาซีติน, ควินินเป็นต้น
โรคโลหิตจาง hemolytic แต่กำเนิด:
มีสามองค์ประกอบสำคัญในเซลล์เม็ดเลือดแดง มีเฮโมโกลบิน เยื่อหุ้มเซลล์-โครงร่างโครงร่าง และ "เครื่องจักร" ของเอนไซม์ที่ทำให้ทุกอย่างทำงานได้ ความผิดปกติทางพันธุกรรมในปัจจัยทั้งสามนี้อาจทำให้เกิดภาวะโลหิตจางจากเม็ดเลือดแดงได้
ความผิดปกติทางพันธุกรรมของเยื่อหุ้มเซลล์เม็ดเลือดแดง สาเหตุหลักคือโรคกระดูกพรุนที่มีมาแต่กำเนิด ซึ่งตั้งชื่อตามนี้เนื่องจากมีรูปร่างเป็นทรงกลมซึ่งจะแสดงลักษณะของเซลล์เม็ดเลือดแดงและทำให้เซลล์เหล่านี้เปราะบางเป็นพิเศษ ค่อนข้างบ่อย: 1 กรณีใน 5000 มีความผิดปกติทางพันธุกรรมหลายอย่างที่เกี่ยวข้อง รูปแบบคลาสสิกคือ autosomal ครอบงำ แต่ก็มีรูปแบบถอย อาจทำให้เกิดโรคแทรกซ้อน ได้แก่ นิ่ว แผลที่ขา
เอนไซม์ การขาดเอนไซม์มีหลายรูปแบบที่สามารถทำให้เกิดภาวะโลหิตจางได้ โดยทั่วไปเป็นกรรมพันธุ์ ที่พบมากที่สุดคือการขาดเอนไซม์ที่เรียกว่า "glucose-6-phosphate dehydrogenase" ซึ่งทำให้เกิดการทำลายเซลล์เม็ดเลือดแดงก่อนวัยอันควรและต่อมาเป็นโรคโลหิตจาง hemolytic
ข้อบกพร่องทางพันธุกรรมที่เกี่ยวข้องเชื่อมโยงกับโครโมโซม X ดังนั้นจึงสามารถได้รับผลกระทบได้เฉพาะผู้ชายเท่านั้น ผู้หญิงสามารถนำความบกพร่องทางพันธุกรรมและส่งต่อให้ลูกได้ ในคนที่ขาดเอนไซม์นี้ โรคโลหิตจางจากเม็ดเลือดแดงมักเกิดขึ้นหลังจากการสัมผัสกับสารออกซิไดซ์
ผู้ที่ขาด G6PD สามารถพัฒนาภาวะเม็ดเลือดแดงแตกเฉียบพลันได้เมื่อสัมผัสกับสารบางอย่างเช่น:
– การบริโภคถั่วต่างๆ ที่เรียกว่า ถั่วเมล็ดเล็ก (เสพติด faba) หรือละอองเรณูจากพืชนั้น (ถั่วชนิดนี้ใช้สำหรับอาหารสัตว์) การติดต่อนี้ส่งผลให้เกิดภาวะโลหิตจางเฉียบพลันที่เรียกว่า favism
– การใช้ยาบางชนิด: ยาต้านมาเลเรีย, เมทิลโดปา (ลดความดันโลหิต), ซัลโฟนาไมด์ (ต้านแบคทีเรีย), แอสไพริน, ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์, ควินิดีน, ควินิน เป็นต้น
– การสัมผัสกับสารเคมีบางชนิด เช่น ลูกเหม็น
- การติดเชื้อบางชนิด
โรคนี้มักได้รับการวินิจฉัยในผู้ที่มาจากลุ่มน้ำเมดิเตอร์เรเนียน (โดยเฉพาะหมู่เกาะกรีก) เช่นเดียวกับคนผิวดำในแอฟริกาและสหรัฐอเมริกา (โดยที่ความชุกอยู่ที่ 10% ถึง 14%) ในบางส่วนของโลก มีประชากร 20% ขึ้นไป
ตัวอย่างของวิวัฒนาการมาบรรจบกัน บางคนอาจสงสัยว่าเหตุใดข้อบกพร่องทางพันธุกรรมจึงเป็นเรื่องธรรมดา บางคนอาจคาดหวังว่าหลักการของการคัดเลือกดาร์วินจะหมายความว่าเมื่อเวลาผ่านไปมีผู้ได้รับผลกระทบน้อยลงเรื่อยๆ เหตุผลก็คือความผิดปกตินี้ทำให้เกิดข้อได้เปรียบบางประการในการเอาชีวิตรอด! อันที่จริง ผู้ที่ได้รับผลกระทบนั้นค่อนข้างจะป้องกันโรคมาลาเรียได้ นอกจากนี้ ยีนที่เกี่ยวข้องยังแตกต่างกันในส่วนต่างๆ ของโลก ความหลากหลายนี้เป็นเครื่องพิสูจน์ว่ายีนเหล่านี้ได้รับการคัดเลือกจากแรงกดดันในการคัดเลือกที่เกิดจากมาลาเรีย นี่เป็นกรณีของวิวัฒนาการมาบรรจบกัน |
ฮีโมโกลบิน คำที่ใช้อธิบายโรคทางพันธุกรรมที่ส่งผลกระทบต่อการผลิตฮีโมโกลบินภายในเซลล์เม็ดเลือดแดง โรคโลหิตจางเซลล์เคียว (โรคโลหิตจางเซลล์เคียว) และธาลัสซีเมียเป็นสองประเภทหลักของโรคโลหิตจาง
โรคโลหิตจางเซลล์เคียว (โรคโลหิตจางเซลล์เคียว)4,5. โรคที่ค่อนข้างร้ายแรงนี้เชื่อมโยงกับการมีฮีโมโกลบินผิดปกติที่เรียกว่าเฮโมโกลบิน เอส ซึ่งจะบิดเบือนเซลล์เม็ดเลือดแดงและทำให้พวกมันมีรูปร่างเป็นเสี้ยวหรือเคียว (เซลล์เคียว) นอกจากจะทำให้พวกเขาตาย ก่อนเวลาอันควร ดูแผ่นโรคโลหิตจางเซลล์เคียว
ธาลัสซี. แพร่หลายมากในบางประเทศทั่วโลก โรคร้ายแรงนี้เชื่อมโยงกับความผิดปกติทางพันธุกรรมที่ส่งผลต่อการผลิตฮีโมโกลบิน ซึ่งเป็นเม็ดสีเลือดในเซลล์เม็ดเลือดแดงที่ช่วยให้การขนส่งออกซิเจนไปยังอวัยวะต่างๆ เซลล์เม็ดเลือดแดงที่ได้รับผลกระทบจะเปราะบางและแตกสลายอย่างรวดเร็ว คำว่า “ธาลัสซีเมีย” มาจากคำภาษากรีกว่า “ธาลัสซา” ซึ่งแปลว่า “ทะเล” ซึ่งพบครั้งแรกในผู้คนจากลุ่มน้ำเมดิเตอร์เรเนียน ข้อบกพร่องทางพันธุกรรมสามารถส่งผลกระทบต่อสองสถานที่ในการสังเคราะห์ฮีโมโกลบิน: สายอัลฟาหรือสายเบตา ธาลัสซีเมียมีสองรูปแบบขึ้นอยู่กับชนิดของสายโซ่ที่ได้รับผลกระทบ ได้แก่ อัลฟาธาลัสซีเมียและเบตาธาลัสซีเมีย
สาเหตุอื่น ๆ
สาเหตุทางกล เซลล์เม็ดเลือดแดงสามารถเสียหายได้ในระหว่างการรักษาบางอย่างที่เกี่ยวข้องกับอุปกรณ์เชิงกล:
– ขาเทียม (ลิ้นหัวใจเทียม ฯลฯ );
– ฟอกเลือดนอกร่างกาย (การฟอกเลือด);
– เครื่องให้ออกซิเจนในเลือด (ใช้ในการผ่าตัดหัวใจและปอด) เป็นต้น
ไม่บ่อยนักที่นักวิ่งมาราธอนอาจประสบกับภาวะเม็ดเลือดแดงแตกเนื่องจากเส้นเลือดฝอยที่เท้าถูกกดทับซ้ำแล้วซ้ำเล่า สถานการณ์นี้ได้รับการอธิบายไว้เช่นกันหลังจากการเต้นรำในพิธีกรรมเป็นเวลานานมากด้วยเท้าเปล่า
การสัมผัสกับองค์ประกอบที่เป็นพิษ
– ผลิตภัณฑ์ที่เป็นพิษทางอุตสาหกรรมหรือในประเทศ: aniline, arsenic hydrogen, nitrobenzene, naphthalene, paradichlorobenzene เป็นต้น
- สัตว์มีพิษ: แมงมุมกัด ต่อย พิษงู
– พืชมีพิษ: เชื้อราบางชนิด.
การติดเชื้อโรคกระเพาะและลำไส้อักเสบรุนแรงที่เกิดจาก และโคไล, การติดเชื้อที่เกิดจาก pneumococcus หรือ staphylococcus, ตับอักเสบ, ไข้ไทฟอยด์, มาลาเรีย ฯลฯ มาลาเรีย (หรือมาลาเรีย) เป็นสาเหตุที่สำคัญที่สุดในหมวดนี้ มาลาเรียเกิดจากปรสิตที่เติบโตภายในเซลล์เม็ดเลือดแดง
การทำงานของม้ามมากเกินไป เป็นเรื่องปกติที่เซลล์เม็ดเลือดแดงจะถูกทำลายในม้ามหลังจากการเดินทาง 120 วัน แต่ถ้าอวัยวะนี้ทำงานมากเกินไป การทำลายจะเร็วเกินไปและเกิดภาวะโลหิตจางจากเม็ดเลือดแดงแตก
Hอีโมโกลบินนูเรีย ออกหากินเวลากลางคืน paroxysmal. โรคเรื้อรังนี้เกี่ยวข้องกับการมีฮีโมโกลบินในปัสสาวะเนื่องจากการทำลายเซลล์เม็ดเลือดแดงมากเกินไป อาการชักในเวลากลางคืนเกิดจากความเครียด การกระตุ้นระบบภูมิคุ้มกัน หรือการใช้ยาบางชนิด บางครั้งโรคนี้ทำให้เกิดอาการปวดหลังส่วนล่างและรู้สึกไม่สบาย
ภาวะแทรกซ้อนที่เป็นไปได้: การเกิดลิ่มเลือดอุดตัน, hypoplasia ไขกระดูก, การติดเชื้อทุติยภูมิ
อาการของโรค
- สิ่งที่เกี่ยวข้องกับเซลล์เม็ดเลือดแดงในระดับต่ำ: ผิวซีด อ่อนล้า อ่อนแรง เวียนศีรษะ หัวใจเต้นเร็ว เป็นต้น
- ดีซ่าน
- ปัสสาวะสีเข้ม
- การขยายตัวของม้าม
- เฉพาะเจาะจงสำหรับโรคโลหิตจาง hemolytic แต่ละรูปแบบ ดู “คำอธิบายทางการแพทย์”
ผู้ที่มีความเสี่ยง
สำหรับโรคโลหิตจาง hemolytic ที่มีมา แต่กำเนิด:
- ผู้ที่มีประวัติครอบครัว
- ผู้คนจากลุ่มน้ำเมดิเตอร์เรเนียน แอฟริกา เอเชียใต้และเอเชียตะวันออกเฉียงใต้ และหมู่เกาะอินเดียตะวันตก
ปัจจัยเสี่ยง
- ในผู้ที่มีภาวะขาดเอนไซม์กลูโคส-6-ฟอสเฟตดีไฮโดรจีเนส: การสัมผัสกับสารออกซิไดซ์ (ยาบางชนิด ถั่วลันเตา ฯลฯ)
- สำหรับรูปแบบอื่นของโรคโลหิตจาง hemolytic:
– โรคบางชนิด: โรคตับอักเสบ การติดเชื้อสเตรปโทคอกคัส หรือ E. coli, โรคแพ้ภูมิตัวเอง (เช่น ลูปัส), เนื้องอกในรังไข่
– ยาบางชนิด (ยาต้านมาเลเรีย เพนิซิลลิน ไรแฟมพิซิน ซัลโฟนาไมด์ ฯลฯ) หรือสารพิษ (อนิลีน ไฮโดรเจนอาร์เซนิก ฯลฯ)
– อุปกรณ์กลไกบางอย่างที่ใช้ในทางการแพทย์: ลิ้นเทียม อุปกรณ์สำหรับฟอกเลือดหรือให้ออกซิเจน
- ความเครียด.
การป้องกัน
- ปัจจุบันไม่สามารถป้องกันรูปแบบการถ่ายทอดทางพันธุกรรมได้ เว้นแต่การปรึกษากับที่ปรึกษาทางพันธุกรรมก่อนตั้งครรภ์ ผู้เชี่ยวชาญจะสามารถระบุความเสี่ยงของการคลอดบุตรที่เป็นโรคโลหิตจางจากเม็ดเลือดแดงได้เมื่อบิดามารดา (หรือทั้งสองคน) มีประวัติครอบครัว (โปรดดู Sickle Cell Anemia สำหรับรายละเอียดเพิ่มเติมเกี่ยวกับความเสี่ยงทางพันธุกรรมเกี่ยวกับแบบฟอร์มนี้ ของโรคโลหิตจาง hemolytic)
- หากมีสารใดที่ทำให้เกิดโรคได้ควรหลีกเลี่ยงเพื่อป้องกันการกลับเป็นซ้ำ
- สำหรับโรคโลหิตจาง hemolytic หลายรูปแบบ การป้องกันการติดเชื้อบางชนิดก็เป็นสิ่งสำคัญเช่นกัน
การรักษาทางการแพทย์
พวกเขาแตกต่างกันไปขึ้นอยู่กับชนิดของโรคโลหิตจาง hemolytic
- การรักษาเป็นอันดับแรกและสำคัญที่สุดโดยอิงตามการสนับสนุนทั่วไปต่อร่างกายและสาเหตุเบื้องหลังเมื่อเป็นไปได้
- โดยทั่วไปจะมีการเสริมกรดโฟลิกสำหรับผู้ป่วยโรคโลหิตจาง hemolytic เรื้อรัง
- การฉีดวัคซีนป้องกันการติดเชื้อทั่วไปมีความสำคัญสำหรับผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง โดยเฉพาะอย่างยิ่งในผู้ที่มีการตัดม้าม (การกำจัดม้าม6)
- บางครั้งมีการระบุการถ่ายเลือด
- แนะนำให้ตัดม้ามเป็นบางครั้ง7โดยเฉพาะอย่างยิ่งในผู้ที่มีภาวะเกล็ดเลือดต่ำจากกรรมพันธุ์ โรคธาลัสซีเมียซึ่งมักจำเป็นต้องได้รับการถ่ายเลือด แต่บางครั้งอาจอยู่ในรูปแบบอื่นของโรคโลหิตจางจากเม็ดเลือดแดงแตกเรื้อรัง อันที่จริง เซลล์เม็ดเลือดแดงส่วนใหญ่ถูกทำลายในม้าม
- คอร์ติโซนบางครั้งถูกกำหนดสำหรับโรคโลหิตจางภูมิต้านทานผิดปกติที่ร้อนและเพื่อพิจารณาโรคโลหิตจางแอนติบอดีเย็น บางครั้งก็ใช้ในกรณีของ paroxysmal nocturnal hemoglobinuria และโดยเฉพาะอย่างยิ่งสำหรับ thrombotic thrombocytopenic purpura ยากดภูมิคุ้มกัน เช่น rituximab8, immunoglobulins ทางหลอดเลือดดำ, azathioprine, cyclophosphamide และ cyclosporine อาจได้รับการพิจารณาในโรคโลหิตจาง hemolytic ทางภูมิคุ้มกัน บางครั้งใช้ Plasmapheresis โดยเฉพาะในกรณีของ thrombotic thrombocytopenic purpura
ความคิดเห็นของแพทย์
ในฐานะส่วนหนึ่งของแนวทางด้านคุณภาพ Passeportsanté.net ขอเชิญชวนให้คุณค้นพบความคิดเห็นของผู้เชี่ยวชาญด้านสุขภาพ ดร.โดมินิก ลาโรส แพทย์ฉุกเฉิน ให้ความเห็นเกี่ยวกับ โรคโลหิตจาง hemolytic :
โรคโลหิตจาง hemolytic เป็นเรื่องที่ค่อนข้างซับซ้อนซึ่งจำเป็นต้องมีการตรวจสอบเฉพาะทาง ดังนั้น คุณจะต้องทำงานร่วมกับทีมแพทย์ที่มีความสามารถที่จะสามารถแนะนำคุณในการตัดสินใจเลือกสิ่งที่ดีที่สุดได้ Dr Dominic Larose, MD CMFC(MU) FACEP |
การทบทวนทางการแพทย์: ธันวาคม |
แนวทางเสริม
การรักษาที่แปลกใหม่เพียงอย่างเดียวระบุว่าเป็นภาวะโลหิตจางชนิดเคียว ดูแผ่นงานนี้สำหรับรายละเอียดเพิ่มเติม